Szczegółowe badanie ginekologiczne powinno być poprzedzone starannie zebranym wywiadem lekarskim i wykonane na pierwszej wizycie ginekologiczno-położniczej.
Za zasadnicze elementy badania ginekologicznego uważa się badanie piersi, brzucha oraz pełne badanie miednicy (wziernikowanie, oburęczne badanie palpacyjne).
Przed przystąpieniem do badania ginekologicznego należy pacjentkę poinformować o planowanym przebiegu badania, uzyskać ustną zgodę na proponowane postępowanie, a także poinstruować o konieczności obrania odpowiedniej pozycji. Badanie ginekologiczne wykonuje się na ogół po zajęciu przez pacjentkę pozycji grzbietowej do litotomii na fotelu ginekologicznym. Srom powinien być łatwo badalny, tak aby fotel nie przeszkadzał we wkładaniu wziernika do pochwy.
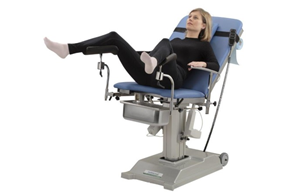
Ryc. 1 Pozycja siedząca grzebiotowo-litotomijna na fotelu ginekologicznym
Badanie ginekologiczne nie stanowi elementu każdej wizyty ginekologicznej. Należy się zastanowić wcześniej, czy pozwoli ono na uzyskanie potrzebnych informacji, czy ma mieć charakter kontrolny (przesiewowy), czy też diagnostyczny. Badanie kontrolne powinno być wykonywane raz w roku w przypadku nieodczuwania przez pacjentkę dolegliwości lub tak często jak wymaga tego proces leczenia – w przypadku objawów choroby. Prawidłowo i delikatne przeprowadzone badanie jest w większości przypadków konieczną i ważną częścią procesu diagnostycznego, jednak wartość predykcyjna rutynowego dwuręcznego badania ginekologicznego jako testu przesiewowego u pacjentek, które nie odczuwają dolegliwości, pozostaje niewielka.
Badanie rozpoczynamy od inspekcji wzrokowej okolicy sromu, wzgórka łonowego, okolicy wewnętrznej ud oraz okolicy odbytu. Należy zwrócić uwagę na wszelkie zmiany w/w okolic: przebarwienia, rumień, zmiany skórne o charakterze złuszczania, masy, guzki, nierówności, a także na zmiany mogące wynikać z urazu. Każda zauważona zmiana powinna być dokładnie opisana. Ze wszystkich zmian okolicy sromu i krocza o charakterze ropnym bądź wrzodziejącym powinny zostać pobrane wymazy mikrobiologiczne a także poddać biopsji z oceną histopatologiczną.
Przed każdym następnym etapem badania powinno się poinformować pacjentkę o wykonywanych czynnościach.
Kolejnym etapem badania z zastosowaniem wzierników.
Najczęściej u kobiet dorosłych i aktywnych seksualnie stosuje się wzierniki typu Cusco (metalowe lub jednorazowe plastikowe), rzadziej dwułyżkowe wzierniki Simsa lub Kallmorgena (głównie w przypadkach podejrzenia wypadania macicy i pochwy lub przetoki moczowo-płciowej).


Ryc. 2. Wziernik typu Cusco i typu Kallmorgena
Rękawiczki należy założyć na obie dłonie. Pacjentka powinna zostać uprzedzona o wykonaniu każdej kolejnej czynności, tzn. lekarz powinien ją poinformować, że zamierza zbadać srom, rozchylić wargi sromowe i wprowadzić wziernik. Przed dobraniem odpowiedniego rozmiaru wziernika należy sprawdzić wielkość wejścia do pochwy palcem. Ma to szczególne znaczenie u kobiet po menopauzie lub po operacjach pochwowych, u których wejście do pochwy jest zwężone. Wziernik niewielkich rozmiarów należy również zastosować u kobiet, które nie rodziły. Narzędzie wsuwa się na pełną głębokość i rozchyla delikatnie jego łyżki, odsłaniając szyjkę macicy. W przypadku tyłozgiętej macicy lub przesunięcia bocznego szyjka znajduje się pod spojeniem łonowym; w takiej sytuacji trzeba szczególnie ostrożnie dopasować pozycję wziernika. Niekiedy wziernik zostaje wprowadzony zbyt głęboko, do przedniego lub tylnego sklepienia pochwy. Należy wówczas rozchylając łyżki instrumentu, powoli wysunąć go nieco z pochwy. Po zakończeniu badania wysuwa się wziernik z lekko rozchylonymi łyżkami, oglądając ściany pochwy. Usuwanie wziernika bez odwiedzionych łyżek może spowodować uchwycenie szyjki macicy. W czasie badania ginekologicznego pobiera się niekiedy materiał do badania cytologicznego. Pacjentkę należy uprzedzać o wszystkich wykonywanych czynnościach, tym bardziej, że pobranie materiału z kanału szyjki macicy za pomocą szczoteczki może powodować dyskomfort. Kobietę należy również poinformować, że po pobraniu może wystąpić niewielkie krwawienie, niemające istotnego znaczenia klinicznego.
W przypadku każdej ewidentnej zmiany, stwierdzonej na szyjce macicy lub pochwie, należy wykonać biopsję. Biopsję z tarczy szyjki macicy wykonuje się za pomocą kolpotomu, biopsję z kanału szyjki – łyżeczki Novaka, biopsji endometrium – kaniuli Pipelle®.

Ryc. 3. Kolpotom – kleszczyki biopsyjne

Ryc. 4. Kaniula do biopsji aspiracyjnej endometrium
Badanie palpacyjne miednicy
Po wykonaniu badania ginekologicznego z użyciem wziernika przechodzimy do wykonania badania palpacyjnego miednicy. Ten etap badania jest uznawany przez kobiety za najbardziej intymną cześć wizyty ginekologicznej. Przed badaniem pacjentka powinna opróżnić pęcherz moczowy. Na założoną rękawiczkę nakładamy środek nawilżający i delikatnie wkładamy jeden lub dwa palce (środkowy lub wskazujący w zależności od szerokości wejścia do pochwy). Lekarze praworęczni zazwyczaj wkładają do pochwy palce prawej ręki a lewą układają na brzuchu pacjentki, by zapewnić przeciwnacisk przy poruszaniu narządami miednicy. Badanie ręką brzuszną należy zacząć względnie wysoko, aby nie pominąć dużych zmian (guzów) znajdujących się w miednicy. Palpację macicy najlepiej wykonać, przesuwając ją ku górze i do przodu z jednoczesnym wywieraniem ucisku na szyjkę macicy palcami (lub palcem) ręki wewnętrznej. Nie ma konieczności wprowadzania dwóch palców do pochwy, zwłaszcza u bardzo szczupłych kobiet. W czasie palpacji macicy oprócz kształtu i wielkości narządu ocenia się jego ruchomość, a następnie przeprowadza się palpację przydatków. Prawidłowych rozmiarów jajnik może być niewyczuwalny, zwłaszcza u kobiet z nadwagą lub po menopauzie. Zwykle lepiej wyczuwa się jajnik prawy niż lewy, zwłaszcza gdy ten drugi położony jest za jelitem grubym wypełnionym masami kałowymi. Wszystkie opisane czynności należy wykonać z najwyższą ostrożnością, ale nawet u najlepiej współpracującej pacjentki badanie ginekologiczne może powodować dyskomfort. Wiarygodność badania może być ograniczona, zwłaszcza w przypadku kobiet otyłych lub niepotrafiących się rozluźnić (napięcie powłoki brzusznej). Po badaniu pacjentka powinna otrzymać papierowy ręcznik, aby mogła usunąć nadmiar żelu używanego w trakcie opisywanych procedur.

Ryc. 5. Badanie palpacyjne oburęczne miednicy.
Badanie per rectum
Okresowe badania per rectum zalecane są w przypadku kobiet powyżej 40 roku życia (wg American College of Obstetrician and Gynecologists). Podczas badania odbytu powinno zwrócić się szczególną uwagę na jakość mięśni zwieraczy, podporę miednicy, objawy guza takie jak hemoroidy lub rany wewnętrzne odbytu. Guzowatość oraz wrażliwość w obrębie przegrody odbytniczo-pochwowej mogą sugerować endometriozę recto-vaginalną.
Na zakończenie badania fizykalnego pacjentkę należy poinformować o wynikach. Jeżeli wyniki badania są w normie, pacjentkę można odpowiednio uspokoić.
METODA BADANIA GINEKOLOGICZNEGO U KOBIET checklista
Lekarz/ Student przedstawił się pacjentce
Układa pacjentkę w odpowiedniej pozycji
Badający zakłada na obie ręce rękawiczki
Badający ocenia:
A. ![]() Narządy płciowe zewnętrzne
Narządy płciowe zewnętrzne
1. Zbadaj wzgórek łonowy, wargi sromowe mniejsze i większe, środek ścięgnisty krocza oraz okolicę odbytu w celu wykrycia charakterystycznych zmian skórnych, rozmieszczenia owłosienia, zarysów oraz obrzęków.
2.
Rozdziel wargi sromowe większe wskazującym oraz środkowym palcem ręki w rękawiczkach i zbadaj:
a. Wargi sromowe większe
b. Łechtaczkę
c. Ujście cewki moczowej
d. Wejście do pochwy
e. Błona dziewicza
f. Środek ścięgnisty krocza
g. Odbyt
B. ![]() Wejście do pochwy
Wejście do pochwy
C. Pochwa i szyjka macicy
Badanie pochwy i szyjki macicy za pomocą wziernika należy zawsze wykonywać przed badaniem palpacyjnym, jeżeli mamy zamiar pobrać rozmaz wydzieliny pochwy i szyjki macicy do badań albo wykonać posiewy. Wprowadź przyrząd do wejścia pochwy ze złożonymi końcówkami, zamknięty oraz przyparty do krocza. Po całkowitym włożeniu wzierniku doprowadź wziernik do tylnej ściany pochwy, obróć końcówki do położenia poziomego i otwórz je. Manewruj zwizrnikiem, dopóki szyjka macicy nie znajdzie się pomiędzy końcówkami
1.
Zbadaj pochwę pod kątem:
a. Obecności krwi
b. Upławów
c. Właściwości błony śluzowej
2.
Zbadaj szyjkę macicy.
3.
Pobierz rozmaz cytologiczny z tarczy części pochwowej i kanału szyjki macicy
D.
Badanie oburęczne
Narządy płciowe można ocenić techniką badania oburęcznego. Badający kładzie jedną rękę w okolicy podbrzusza, a palec (jeden lub dwa) drugiej ręki umieszcza w pochwie. Podczas badania palpacyjnego pochwy można użyć prawej lub lewej ręki. Liczba palców włożonych do pochwy zależy od tego, ile mieści się swobodnie, a więc od rozmiaru i elastyczności pochwy oraz od masy pacjentki.
1. Wprowadź dobrze nawilżony palec wskazujący
2. Naciśnij ręką, która znajduje się w okolicy podpępkowej, bardzo delikatnie do dołu, obejmując narządy miednicy w dół, w kierunku badających palców w pochwie. Oceń
a. Położenie
b. Budowę
c. Konsystencji
d. Tkliwości
e. Ruchomości
Wykryte guzy ocenia się pod kątem ich położenia, budowy, konsystencji, tkliwości, ruchomości i liczby.
3. Kontynuując oburęczne badanie palpacyjne, oceń położenie, budowę, konsystencję oraz tkliwość szyjki macicy, zwłaszcza ruchomość szyjki macicy. W tym momencie należy zwrócić uwagę na miejsca tkliwe. Następnie palce znajdujące się wewnątrz pochwy powinny zbadać jej przednie, tylne i boczne sklepienia
4. Umieść palce będące w pochwie na prawym bocznym sklepieniu, a rękę położoną na brzuchu na prawym dolnym kwadrancie. Manipuluj ręką, która jest na brzuchu delikatnie do dołu, w kierunku palców umieszczonych w pochwie, aby wybadać przydatki. Prawidłowy jajowód nie jest palpacyjnie badalny. Prawidłowy jajnik (rozmiary około 4 x 2 x 3 cm, wrażliwy, twardy i swobodnie ruchomy) często niemacalny.
5. Zbadaj palpacyjnie okolicę lewych przydatków, powtarzając poprzednio opisaną technikę, jednak umieść palce wewnątrz pochwy w okolicy lewego sklepienia oraz rękę położoną na brzuchu w okolicy lewego kwadrantu.
6. U pacjentek, które posiadają nienaruszoną błonę dziewiczą, zbadaj narządy płciowe techniką odbytniczo-brzuszną.
Na podstawie: Hochstein E, Rubin AL. Physical diagnosis. New York, NY: McGraw-Hill, 1964:342-353, Jonathan S. Berek, Emil Novak. Ginekologia Tom 1; rozdział 1 str. 16-19.












